

Un mejor tratamiento comienza con un diagnóstico preciso
Para descubrir la causa fundamental de la angina persistente, los pacientes pueden necesitar un diagnóstico preciso de Disfunción Microvascular Coronaria (CMD), que requiere algo más que la angiografía sola.1 Las pruebas fisiológicas integrales tanto de las arterias epicárdicas como de la microcirculación pueden ayudar a proporcionar un diagnóstico claro para guiar el tratamiento y mejorar los resultados de los pacientes.2
La microvasculatura puede tener un importante impacto clínico y económico
La microcirculación transporta mucho más volumen de sangre del miocardio en comparación con las arterias epicárdicas. La CMD se puede definir como un flujo sanguíneo deficiente a la microcirculación, que es en gran medida responsable de la regulación y distribución del flujo sanguíneo al miocardio.1
INOCA no es benigno: el efecto sobre los resultados clínicos
|
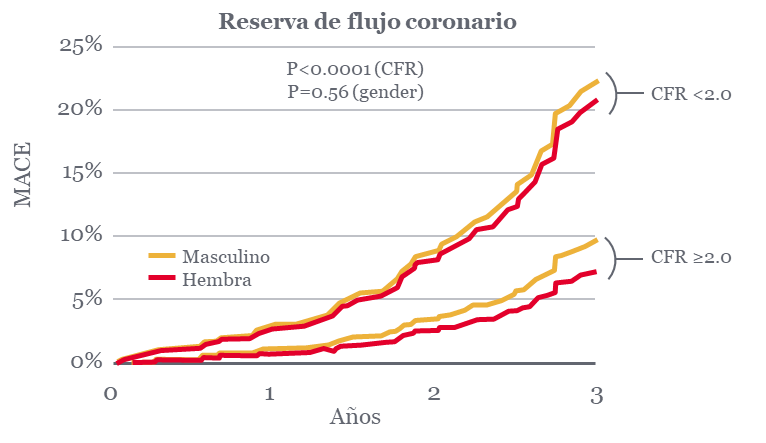
A los pacientes con INOCA se les puede diagnosticar CMD midiendo la IMR y la CFR.3 Los pacientes con CFR anormal tienen un aumento en los eventos cardíacos adversos mayores (MACE), que incluyen:
Además, estos pacientes presentan un aumento de la disfunción diastólica y de la muerte cardíaca4
|
 |
|
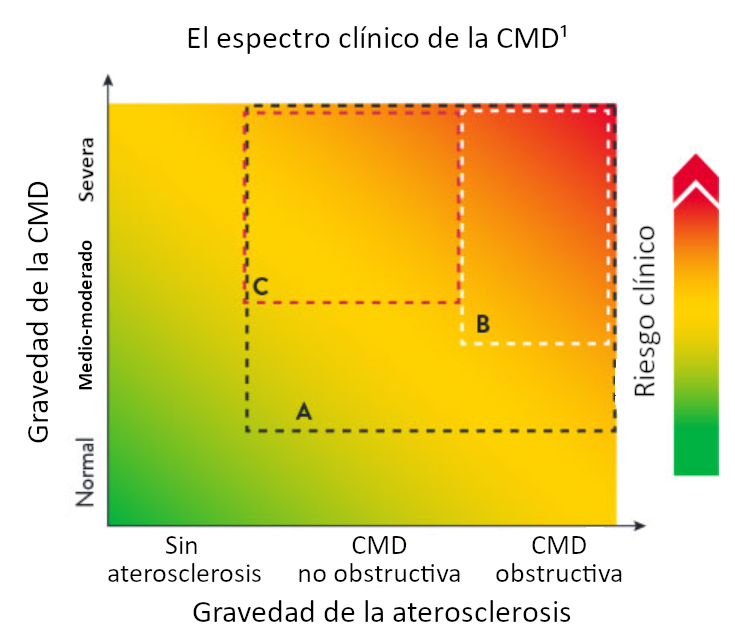
El espectro clínico de la CMD puede caracterizarse por tres factores:1
|
 |
El impacto en los costos de atención médica
Un diagnóstico claro y preciso de CMD puede ayudar a reducir el consumo de recursos sanitarios.5
- Para los pacientes estadounidenses con síntomas de INOCA, el costo económico de un tratamiento ineficaz es de $13,977 por paciente anualmente debido al ausentismo (incapacidad para ir a trabajar) y al presentismo (pérdida de productividad en el trabajo).6
- Un análisis económico del estudio CorMicA mostró que una evaluación fisiológica integral es rentable en comparación con la atención estándar (terapia médica y atención de rehabilitación cardíaca) al año de seguimiento.7
- De hecho, un diagnóstico preciso de CMD puede ayudar a reducir el consumo de recursos de atención médica,8 lo que resulta en menores costos para hospitales y pacientes9 con un ahorro de $2100 (Países Bajos) a $7300 (EE.UU.) por hospitalización evitada (costos de 2017).10
Identificación del paciente INOCA
El 40-60% de todos los pacientes electivos sometidos a angiografía padecen de INOCA. Hasta la mitad de esta población de pacientes podría tener angina debido a CMD.¹¹ ¹²
- La angina post-PCI ocurre en 20-30% de los pacientes al año y puede ser causada por DMC.¹³
- CMD afecta predominantemente a las mujeres, habiéndose detectado hasta en un 50% de las mujeres que presentan dolor en el pecho. Un diagnóstico definitivo es fundamental ya que las mujeres con esta afección tienen un mayor riesgo de sufrir eventos cardiovasculares en el futuro.14,15
Los síntomas de la CMD pueden incluir:16
- Malestar en el brazo izquierdo, mandíbula, cuello, espalda o abdomen asociado con dolor en el pecho
- Dificultad para respirar
- Cansancio y falta de energía
Ayudando a los pacientes
|
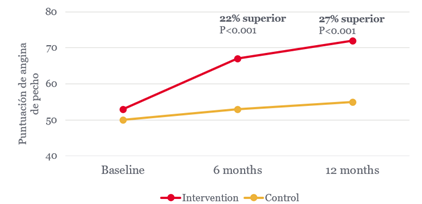
La guía PressureWire™ X con el sistema cardiovascular CoroFlow‡ es la única* solución para el laboratorio de cateterismo capaz de evaluar tanto las arterias epicárdicas como la microvasculatura que puede brindar a los pacientes el diagnóstico preciso que merecen.17,18,19 Comuníquese con su médico para analizar cómo su acceso a la guía PressureWire™ X y al sistema cardiovascular CoroFlow‡ puede beneficiar a sus pacientes con angina y sin anomalías angiográficas.
|
|
*Con Índice de Resistencia Microcirculatoria (IMR), Reserva de Flujo Coronario (CFR), Reserva Fraccionada de Flujo (FFR) y Ratio de Ciclo Completo en Reposo (RFR).
†Según la puntuación del Cuestionario de angina de Seattle.

Resultados del Estudio XIENCE 28 y XIENCE 906
Stent XIENCE™ con DAPT a corto plazo: Eventos isquémicos
Entre los pacientes con alto riesgo de sangrado (HBR), el stent XIENCE™ con DAPT de 1 o 3 meses redujo el sangrado grave sin aumento en los eventos isquémicos, incluido el infarto de miocardio (IM) y todas las muertes.6
XIENCE 28: DAPT de 1 mes en pacientes con alto riesgo de sangrado (HBR)
XIENCE 28: Todas las muertes o IM
XIENCE 90: DAPT de 1 mes en Pacientes con alto riesgo de sangrado (HBR)
XIENCE 90: Todas las muertes o IM
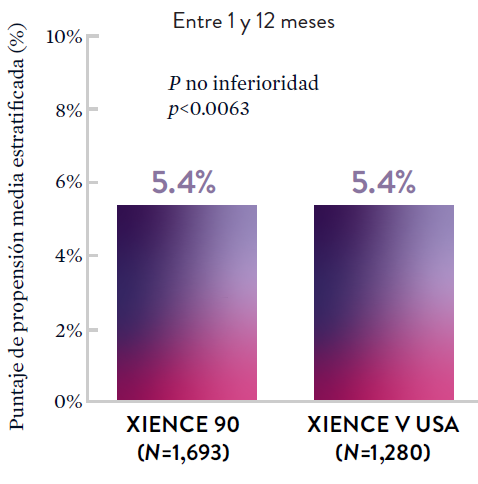
Stent XIENCE™ con DAPT a corto plazo: Reducción del sangrado severo
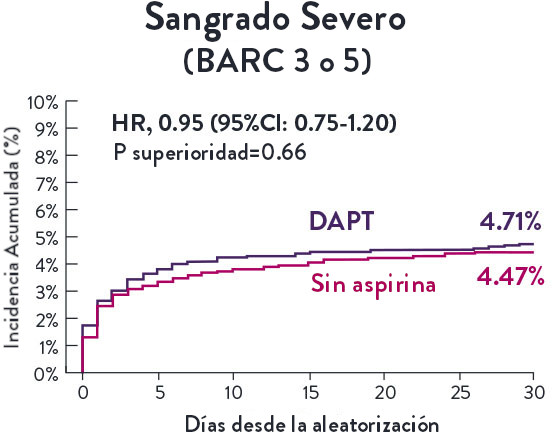
En la misma población de pacientes con alto riesgo de sangrado (HBR), el stent XIENCE™ con DAPT de 1 o 3 meses redujo el sangrado severo sin aumento en los eventos isquémicos.6,*
XIENCE 28: Sangrado BARC 3-5
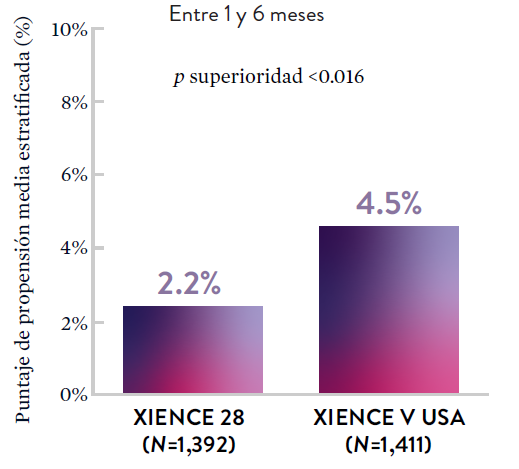
XIENCE 90: Sangrado BARC 3-5
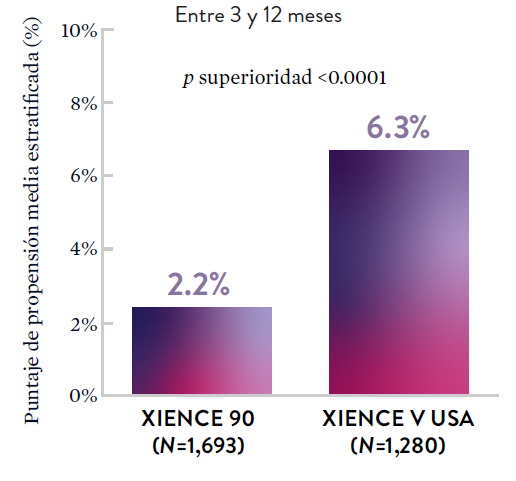
*El análisis estratificado por puntaje de propensión para el sangrado BARC 3-5 no fue preespecificado. BARC 2-5 fue un criterio de evaluación secundario reforzado para su significación estadística. En ambos estudios, para BARC 2-5, el stent XIENCE™ mostró una tasa de sangrado numéricamente menor para DAPT de 1 o 3 meses frente a una DAPT de 6 meses o DAPT de 12 meses, respectivamente.
Stent XIENCE™ con DAPT a corto plazo: Baja tasa continua de trombosis del stent
El stent XIENCE™ es reconocido por sus tasas bajas de trombosis del stent (ST), y es significativamente más tromborresistente que otros DES.7 Esto es evidente, incluso con datos de DAPT a corto plazo. El stent XIENCE™ con DAPT de 1 mes no mostró aumento en la ST frente a una DAPT de 6 meses, con una tasa de ST de 0.3%. De manera similar, el DAPT de 3 meses mostró una tasa de ST de 0.2%.6
XIENCE 28: Trombosis del stent (ST)
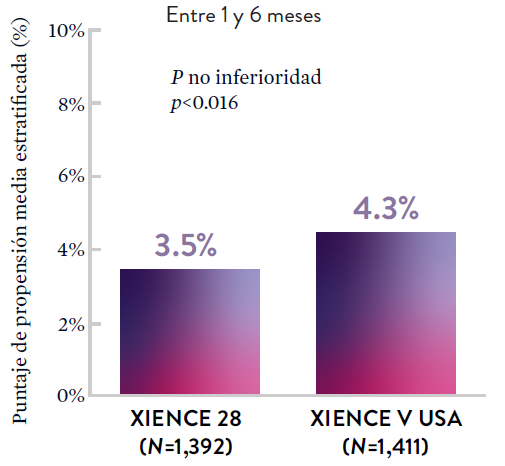
Entre 1 y 6 meses
ARC: ST Definitiva/Probable
El stent XIENCE™ con DAPT corto muestra tasas consistentemente bajas de trombosis del stent: DAPT de 1 y 6 meses son ambos de 0,3% ST, y DAPT de 3 y 12 meses son ambos de 0,2% ST.XIENCE 90: Trombosis del stent (ST)
Entre 3 y 12 meses
ARC: ST Definitiva/Probable
El stent XIENCE™ con DAPT corto muestra tasas consistentemente bajas de trombosis del stent: DAPT de 1 y 6 meses son ambos de 0,3% ST, y DAPT de 3 y 12 meses son ambos de 0,2% ST.El stent XIENCE™ es tromborresistente: Adecuado para la DAPT a corto plazo
El stent XIENCE™ también es reconocido por ser significativamente más tromborresistente que otros DES disponibles en el mercado. Como muestran los hallazgos del estudio, el stent XIENCE™ muestra significativamente menor adhesión plaquetaria (p<0.01) en comparación con otros DES — como se muestra en rojo en las imágenes de microscopía confocal. La adhesión plaquetaria es un factor importante en la trombosis del stent.*8 Estos hallazgos sugieren que esta elección de stent "puede ser idealmente adecuada para DAPT a muy corto plazo".8
*Modelo de desviación ex-vivo en cerdos.


Estudios STOPDAPT: DAPT de 1 mes y 3 meses en una población general9,10
STOPDAPT9 y STOPDAPT 210 fueron ensayos prospectivos del stent XIENCE™ que estudiaron la interrupción de la DAPT a los 3 meses y 1 mes, respectivamente.
Ensayo STOPDAPT 2: DAPT de 1 mes superior a la DAPT de 12 meses10
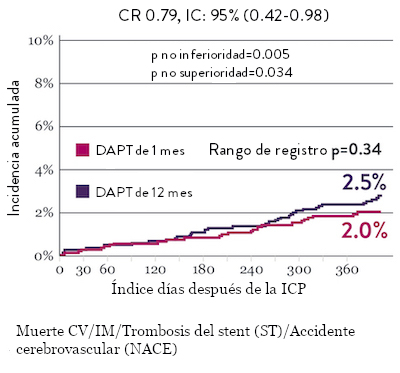
El ensayo STOPDAPT 2 reveló que la DAPT de 1 mes demostró seguridad superior a la DAPT de 12 meses, para el criterio de valoración principal de eventos cardiovasculares adversos netos (NACE, por sus siglas en inglés). El NACE incluyó muerte cardiovascular, infarto de miocardio (IM), trombosis del stent (ST) definitiva, accidente cerebrovascular o hemorragia mayor/menor de trombosis en infarto al miocardio (TIMI, por sus siglas en inglés). Los 3,009 pacientes de este ensayo controlado y aleatorizado fueron tratados con el stent XIENCE™.10
NACE* significativamente menor con DAPT de 1 mes
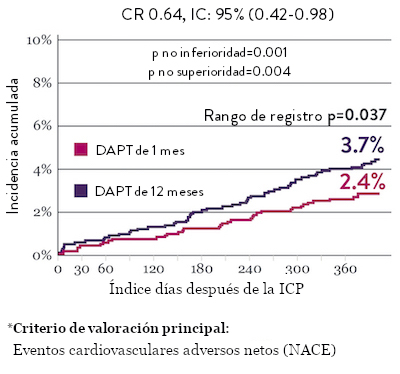
Sangrado significativamente menor* con DAPT de 1 Mes
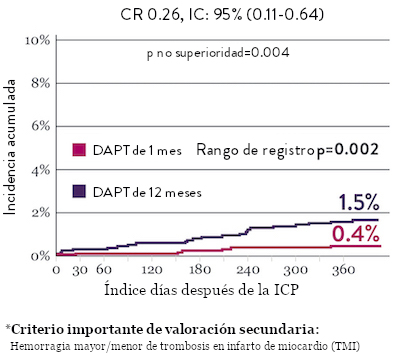
Tasas de eventos isquémicos comparables* con DAPT de 1 mes

“Interrumpir la DAPT a los 3 meses en pacientes seleccionados después de la implantación [del stent XIENCE™] fue tan seguro como el régimen prolongado de DAPT adoptado en el grupo de control histórico.”
— Masahiro Natsuaki, MD, Ensayo STOPDAPT9

Diseño y aleatorización del Ensayo STOPDAPT 210

DAPT corto de 1 mes
- 0 a 1-mes: Aspirina + P2Y12
- Después de 1 mes: Monoterapia con clopidogrel

DAPT de 12 meses
- 0 a 1 mes: Aspirina + P2Y12
- 1 a 12 meses: Aspirina + Clopidogrel
- 12 a 60 meses: Monoterapia con aspirina

- Intervención coronaria percutánea (ICP) exitosa utilizando un stent liberador de everolimus de cobalto-cromo: XIENCE™
- Candidato para DAPT (aspirina/inhibidor del receptor P2Y12) durante 1 año

- Pacientes que necesitan anticoagulantes orales
- Historial de hemorragia intracraneal
- Complicaciones importantes en el hospital (IM/accidente cerebrovascular/hemorragia mayor)
Ensayo STOPDAPT: La combinación del stent XIENCE™ con DAPT de 3 meses es factible9
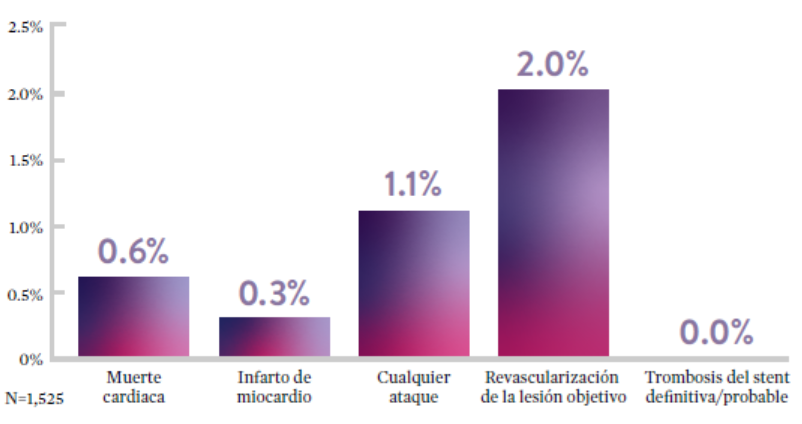
STOPDAPT9 fue el primer ensayo prospectivo que estudió la interrupción de la DAPT a los 3 meses después de la implantación. Entre otros resultados a 1 año, la tasa de trombosis de stent con XIENCE™ fue de 0.0%.
El ensayo STOPDAPT demuestra la factibilidad de usar el stent XIENCE™ con DAPT de 3 meses9

Conozca más acerca de STOPDAPT 2

“Vale la pena destacar que no se produjo ninguna trombosis de stent definitiva o probable en los pacientes tratados con XIENCE™ incluidos en STOPDAPT.”
— Masahiro Natsuaki, MD, Ensayo STOPDAPT9

STOPDAPT-3 Trial Design and Randomization11

- ICP con uso exclusivo y planificado de un stent liberador de everolimus (EES, por sus siglas en inglés ) de CoCr (XIENCE™)
- Presencia de paro cardíaco súbito (SCA, por sus siglas en inglés) o ARC-HBR
- Elegible para DAPT (aspirina/inhibidor P2Y12) durante 1 mes.
Diseño del estudio y aleatorización
Grupo 1:
0 a 1 mes: Aspirina + P2Y12 (Prasugrel)
Después de 1 mes: Monoterapia con clopidogrel
Grupo 2:
0 a 1 mes: P2Y12 (Prasugrel)
Después de 1 mes: Monoterapia con clopidogrel
El Ensayo STOPDAPT-311 se diseñó para estudiar la DAPT de 0 meses* (SAPT˄ utilizando solamente un inhibidor P2Y12) para pacientes con paro cardiaco súbito (SCA) y alto riesgo de sangrado (HBR).
Aunque los resultados son comparables tanto para hemorragias como para eventos isquémicos en los brazos de DAPT y TAPS, el estudio no cumplió con su criterio de valoración y concluyó en usar DAPT durante 1 mes después de la ICP.


El stent XIENCE™ sigue siendo el ÚNICO DES con la indicación de DAPT más corta, que puede ser tan corta como 28 días.12


Referencias
- Taqueti, VR. et al. Coronary microvascular disease pathogenic mechanisms and therapeutic options: JACC state-of-the-art review. J Am Coll Cardiol. 2018;72:2625–2641.
- Lee, B. et al. Invasive evaluation of patients with angina in the absence of obstructive coronary artery disease. Circulation. 2015;131;10540-1060
- Gulati, MI., et al. 2021 AHA/ALL Guideline for the Evaluation and Diagnosis of Chest Pain. Circulation 2021;1440368-454.
- Knuuti, J., et al. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. European Heart Journal 2020:41,407-477.
- Lee, B., et al. Invasive evaluation of patients with angina in the absence of obstructive coronary artery disease. Circulation. 2015:131:1054-1060.
- Schumann, CL., et al. Functional and economic impact of INOCA and influence of coronary microvascular dysfunction. JACC Cardiovascular Imaging 2021; 14: 1369-79.
- Heggie, R., et al. A cost-effectiveness analysis of the BHF CorMicA Trial. Interventional Journal of Cardiology 2021.
- Kunadian, V., et al. EAPCI Expert Consensus. Eur Heart J 2020;0:1-21.
- Reriani, M., et al. Coronary endothelial function testing may improve long-term quality of life in subjects with microvascular coronary endothelial dysfunction. Open Heart. 2019 6:8000870.
- Omerovic, E., et al. FFR-Guided Complete Revascularization During Primary Angioplasty: Effects on Societal Costs. EuroPCR 2017.
- Patel, M., et al. (2010). Low diagnostic yield of elective coronary angiography. The New England Journal of Medicine. 2010; 363;498.
- Maas, A. et al. Microvascular angina: diagnosis, assessment, and treatment. EMJ Int Cardiol. 2019; 7[Suppl 1]2-17.
- Jeremias, et al. DEFINE PCI. TCI 2019.
- Kuruvilla, S., & Kramer, C. MI. (2013). Coronary microvascular dysfunction in women: an overview of diagnostic strategies. Expert review of cardiovascular therapy, 11(11), 1515-1525.
- Garcia, M., et al. (2016). Cardiovascular Disease in Women: Clinical Perspectives. Circulation Research, 118(8), 1273-1293.
- Mayo Clinic webpage: Small vessel disease accessed on June 2022 at https://www.mayoclinic.org/diseases-conditions/small-vessel-disease/symptoms-causes/syc-20352117.
- Ford, TJ. et al. 1-year outcomes of angina management guided by invasive coronary function testing (CorMicA). JACC Intv. 2020;13:33-45.
- PressureWire™ X Guidewire Instructions for Use (IFU). Coroflow‡ Cardiovascular System (IFU). Refer to IFUs for additional information.
- Pijls, NH, et al. Fractional Flow Reserve Versus Angiography for Guiding Percutaneous Coronary Intervention in Patients with Multivessel Coronary Artery Disease. 2-Year Follow-Up of the FAME (Fractional Flow Reserve Versus Angiography for Multivessel Evaluation) Study. JACC. 2010; 56(3): 177-184.

MAT-XXXXXXX



