

Despliegue y Manejo de Suturas
Preparación del dispositivo médico
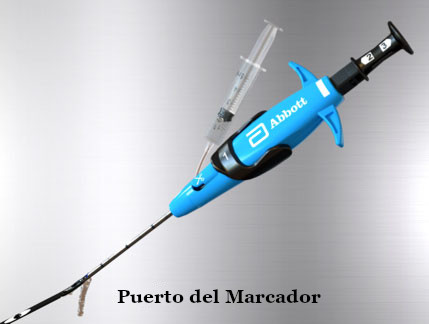 |
Para preparar el dispositivo, verificar la permeabilidad del marcador de lumen irrigando solución salina hasta que esta fluya por el puerto del marcador. |
4 pasos clave para el despliegue de suturas
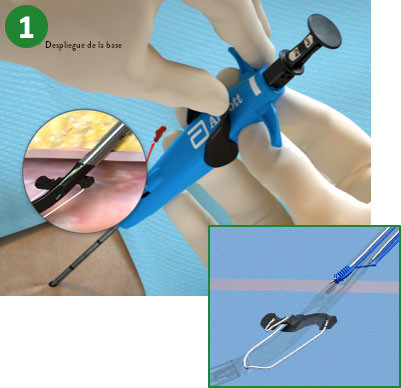 |
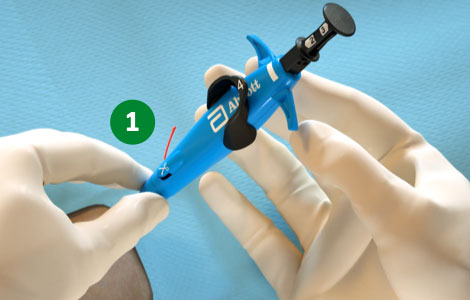
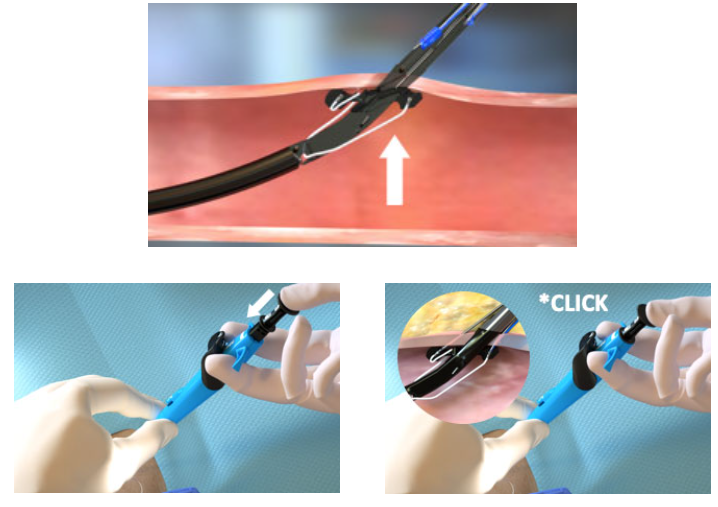
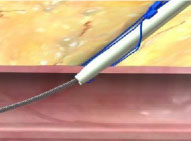
1. Avanzar el dispositivo y levantar la palanca (desplegar la base) |
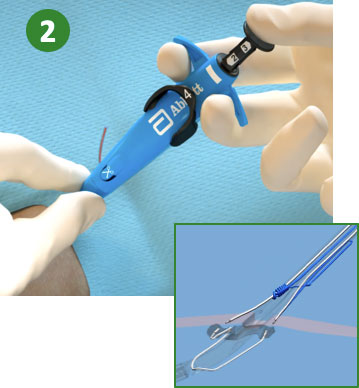 |
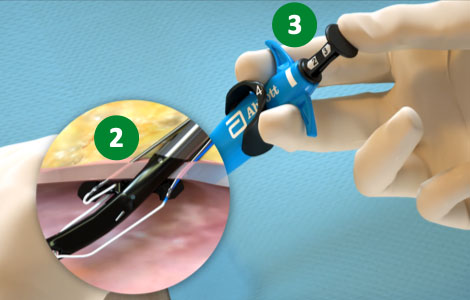
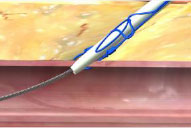
2. Mantener la retracción y presionar el émbolo (desplegar las agujas) |
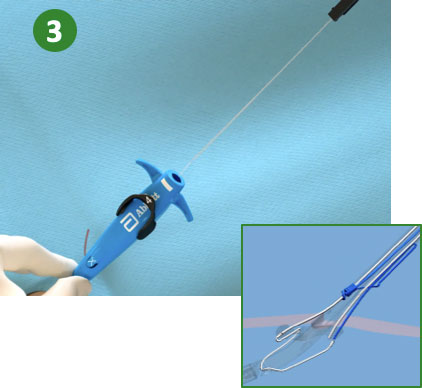 |
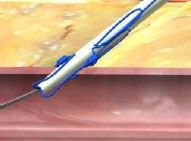
3. Retraer el émbolo (Desplegar la sutura). |
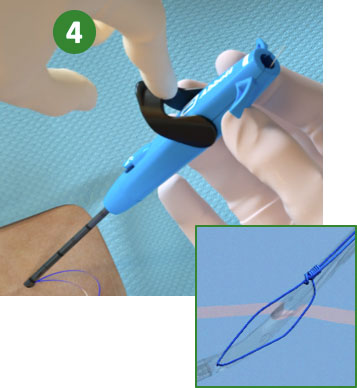 |
4. Bajar la palanca (cerrar la base) |
Manejo de Suturas
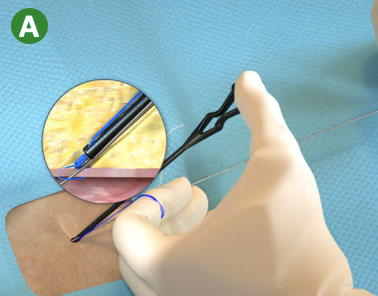 |
A. Cargar el extremo azul (guía) de la sutura en el empujador de nudos con sonda (o en el cortador de suturas) y avance el nudo de sutura |
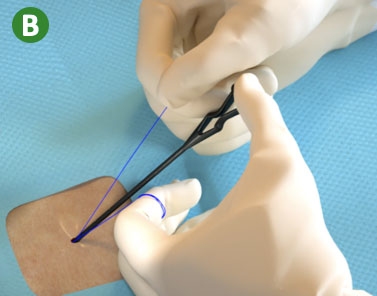 |
B. Fijar el nudo de la sutura tirando del extremo blanco (no la guía) de la sutura |
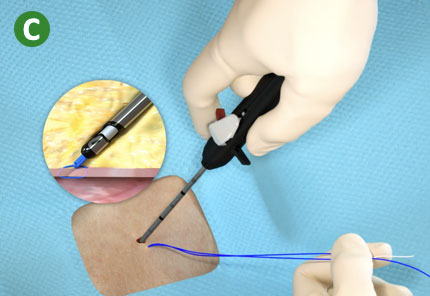 |
C. Retraiga la palanca de corte (roja) para cortar los extremos de la sutura. |
Despliegue del dispositivo simple y múltiple
Consultar la biblioteca de animaciones para obtener una visión general del sistema, la preparación del dispositivo y los pasos completos de las técnicas de despliegue, ya sea con un solo dispositivo o con múltiples dispositivos.
Visión general del sistema
|
Despliegue con un solo dispositivo |
Despliegue con múltiples dispositivos
|
Rotura de la base
 |
Principales causas durante el despliegue del émbolo (Paso 2)
Principales observaciones tras la retracción del émbolo (Paso 3) y/o la retracción del dispositivo
|
 |
 Ángulo de despliegue menor Ángulo de despliegue menor
|
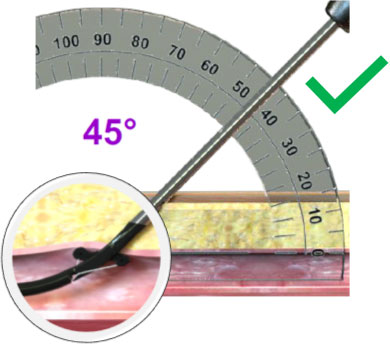 |
 Al menos un ángulo de despliegue de 45º Al menos un ángulo de despliegue de 45º
|
Prevención de Rotura de la Base
  |
|
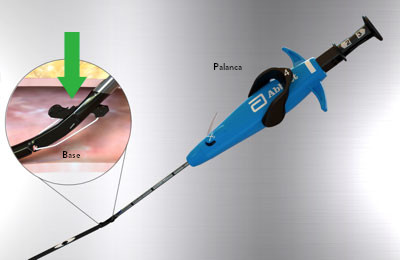  |
Antes del retiro del dispositivo:
|
Dispositivo Atrapado
| Causas | Prevención |
|---|---|
|
|
|
|
|
|
|
|
|
|
Falla en el Puño
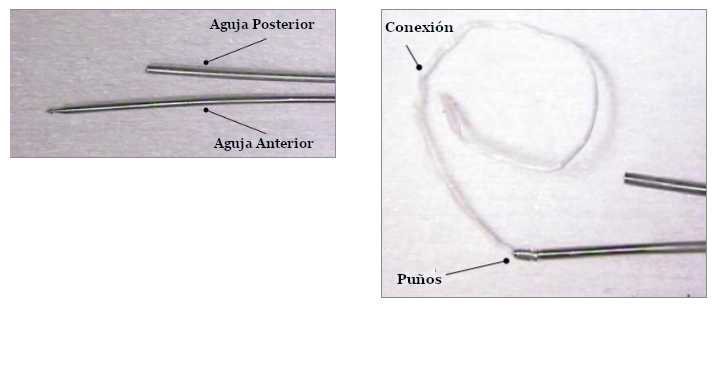 |
|
Causas Potenciales
 |
|
Prevención / Solución
 |
Prevención
|
Rotura de la Sutura
 |
|
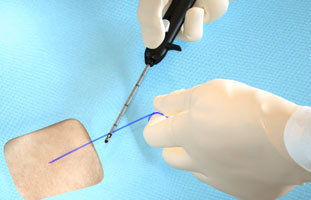 |
|
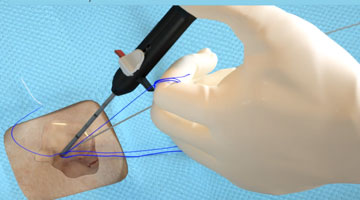 |
|
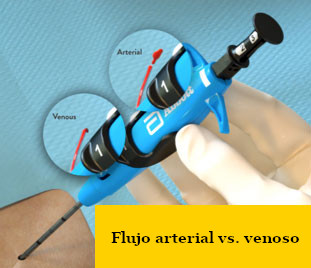
Flujo escaso
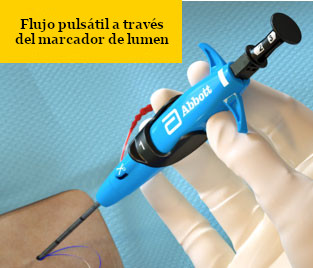   |
Resolución
Puerto del marcador de lumen apoyado en la pared del vaso
Ese lado de la pared es más grueso
Presión arterial baja
Coágulo o tejido que ocluye el puerto de marcador
El dispositivo no está en la luz del vaso
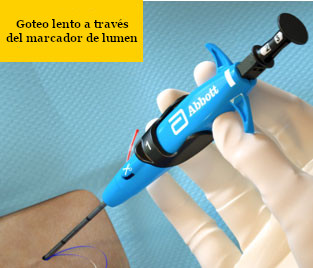
|
 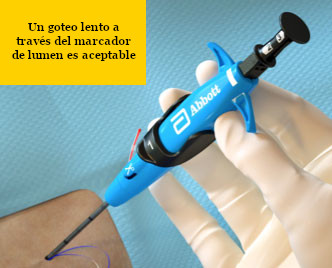  |
Resolución La ausencia de flujo es posible y aceptable si se confirma la posición del dispositivo
Puerto del marcador apoyado en la pared del vaso
Ese lado de la pared es más grueso
Presión venosa baja
Coágulo o tejido que ocluye el puerto del marcador
El dispositivo no está en la luz del vaso
|
Falta de Hemostasia - Debido al orden incorrecto en el avance del nudo o al enlazamiento de suturas.
Orden incorrecto en el avance del nudo
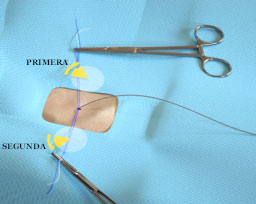 |
|
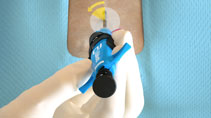 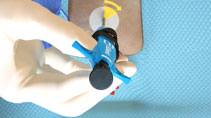 Suturas enredadas |
|
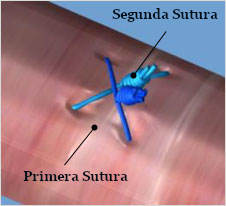 |
|
 |
|
 |
|
 |

Resultados del Estudio XIENCE 28 y XIENCE 906
Stent XIENCE™ con DAPT a corto plazo: Eventos isquémicos
Entre los pacientes con alto riesgo de sangrado (HBR), el stent XIENCE™ con DAPT de 1 o 3 meses redujo el sangrado grave sin aumento en los eventos isquémicos, incluido el infarto de miocardio (IM) y todas las muertes.6
XIENCE 28: DAPT de 1 mes en pacientes con alto riesgo de sangrado (HBR)
XIENCE 28: Todas las muertes o IM
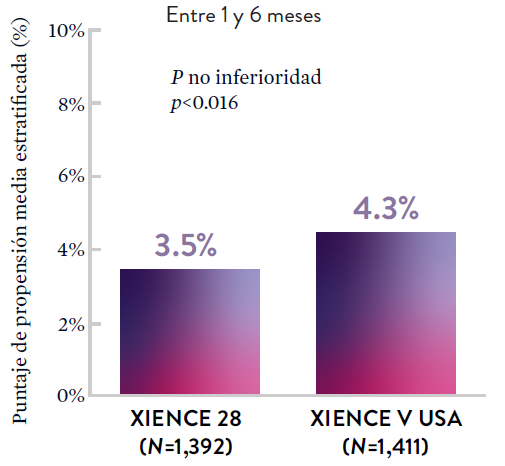
XIENCE 90: DAPT de 1 mes en Pacientes con alto riesgo de sangrado (HBR)
XIENCE 90: Todas las muertes o IM
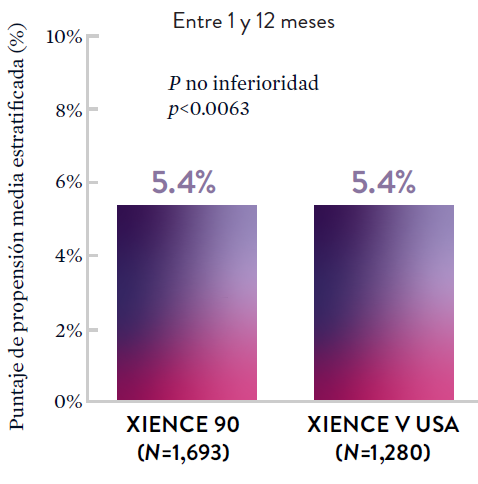
Stent XIENCE™ con DAPT a corto plazo: Reducción del sangrado severo
En la misma población de pacientes con alto riesgo de sangrado (HBR), el stent XIENCE™ con DAPT de 1 o 3 meses redujo el sangrado severo sin aumento en los eventos isquémicos.6,*
XIENCE 28: Sangrado BARC 3-5
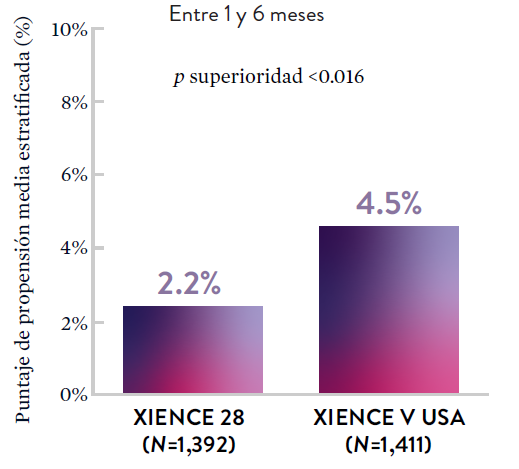
XIENCE 90: Sangrado BARC 3-5
*El análisis estratificado por puntaje de propensión para el sangrado BARC 3-5 no fue preespecificado. BARC 2-5 fue un criterio de evaluación secundario reforzado para su significación estadística. En ambos estudios, para BARC 2-5, el stent XIENCE™ mostró una tasa de sangrado numéricamente menor para DAPT de 1 o 3 meses frente a una DAPT de 6 meses o DAPT de 12 meses, respectivamente.
Stent XIENCE™ con DAPT a corto plazo: Baja tasa continua de trombosis del stent
El stent XIENCE™ es reconocido por sus tasas bajas de trombosis del stent (ST), y es significativamente más tromborresistente que otros DES.7 Esto es evidente, incluso con datos de DAPT a corto plazo. El stent XIENCE™ con DAPT de 1 mes no mostró aumento en la ST frente a una DAPT de 6 meses, con una tasa de ST de 0.3%. De manera similar, el DAPT de 3 meses mostró una tasa de ST de 0.2%.6
XIENCE 28: Trombosis del stent (ST)
Entre 1 y 6 meses
ARC: ST Definitiva/Probable
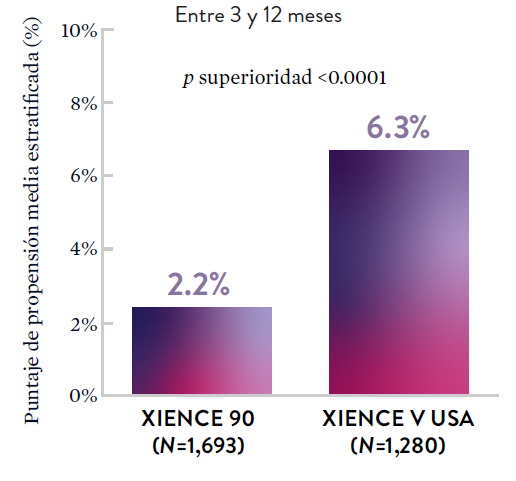
El stent XIENCE™ con DAPT corto muestra tasas consistentemente bajas de trombosis del stent: DAPT de 1 y 6 meses son ambos de 0,3% ST, y DAPT de 3 y 12 meses son ambos de 0,2% ST.XIENCE 90: Trombosis del stent (ST)
Entre 3 y 12 meses
ARC: ST Definitiva/Probable
El stent XIENCE™ con DAPT corto muestra tasas consistentemente bajas de trombosis del stent: DAPT de 1 y 6 meses son ambos de 0,3% ST, y DAPT de 3 y 12 meses son ambos de 0,2% ST.El stent XIENCE™ es tromborresistente: Adecuado para la DAPT a corto plazo
El stent XIENCE™ también es reconocido por ser significativamente más tromborresistente que otros DES disponibles en el mercado. Como muestran los hallazgos del estudio, el stent XIENCE™ muestra significativamente menor adhesión plaquetaria (p<0.01) en comparación con otros DES — como se muestra en rojo en las imágenes de microscopía confocal. La adhesión plaquetaria es un factor importante en la trombosis del stent.*8 Estos hallazgos sugieren que esta elección de stent "puede ser idealmente adecuada para DAPT a muy corto plazo".8
*Modelo de desviación ex-vivo en cerdos.


Estudios STOPDAPT: DAPT de 1 mes y 3 meses en una población general9,10
STOPDAPT9 y STOPDAPT 210 fueron ensayos prospectivos del stent XIENCE™ que estudiaron la interrupción de la DAPT a los 3 meses y 1 mes, respectivamente.
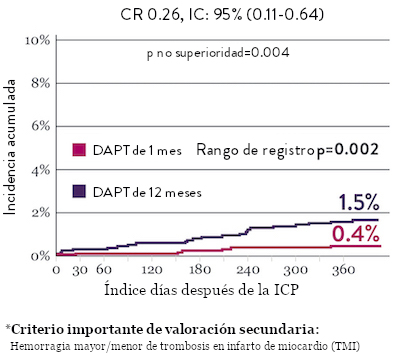
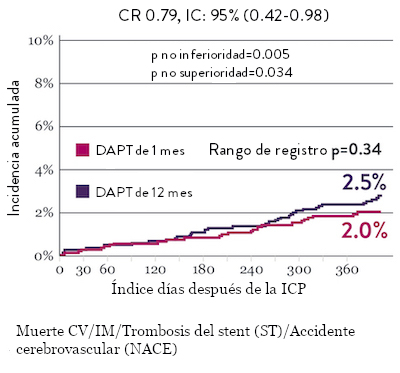
Ensayo STOPDAPT 2: DAPT de 1 mes superior a la DAPT de 12 meses10
El ensayo STOPDAPT 2 reveló que la DAPT de 1 mes demostró seguridad superior a la DAPT de 12 meses, para el criterio de valoración principal de eventos cardiovasculares adversos netos (NACE, por sus siglas en inglés). El NACE incluyó muerte cardiovascular, infarto de miocardio (IM), trombosis del stent (ST) definitiva, accidente cerebrovascular o hemorragia mayor/menor de trombosis en infarto al miocardio (TIMI, por sus siglas en inglés). Los 3,009 pacientes de este ensayo controlado y aleatorizado fueron tratados con el stent XIENCE™.10
NACE* significativamente menor con DAPT de 1 mes
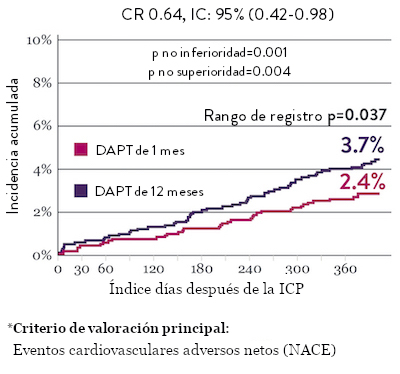
Sangrado significativamente menor* con DAPT de 1 Mes
Tasas de eventos isquémicos comparables* con DAPT de 1 mes

“Interrumpir la DAPT a los 3 meses en pacientes seleccionados después de la implantación [del stent XIENCE™] fue tan seguro como el régimen prolongado de DAPT adoptado en el grupo de control histórico.”
— Masahiro Natsuaki, MD, Ensayo STOPDAPT9

Diseño y aleatorización del Ensayo STOPDAPT 210

DAPT corto de 1 mes
- 0 a 1-mes: Aspirina + P2Y12
- Después de 1 mes: Monoterapia con clopidogrel

DAPT de 12 meses
- 0 a 1 mes: Aspirina + P2Y12
- 1 a 12 meses: Aspirina + Clopidogrel
- 12 a 60 meses: Monoterapia con aspirina

- Intervención coronaria percutánea (ICP) exitosa utilizando un stent liberador de everolimus de cobalto-cromo: XIENCE™
- Candidato para DAPT (aspirina/inhibidor del receptor P2Y12) durante 1 año

- Pacientes que necesitan anticoagulantes orales
- Historial de hemorragia intracraneal
- Complicaciones importantes en el hospital (IM/accidente cerebrovascular/hemorragia mayor)
Ensayo STOPDAPT: La combinación del stent XIENCE™ con DAPT de 3 meses es factible9
STOPDAPT9 fue el primer ensayo prospectivo que estudió la interrupción de la DAPT a los 3 meses después de la implantación. Entre otros resultados a 1 año, la tasa de trombosis de stent con XIENCE™ fue de 0.0%.
El ensayo STOPDAPT demuestra la factibilidad de usar el stent XIENCE™ con DAPT de 3 meses9
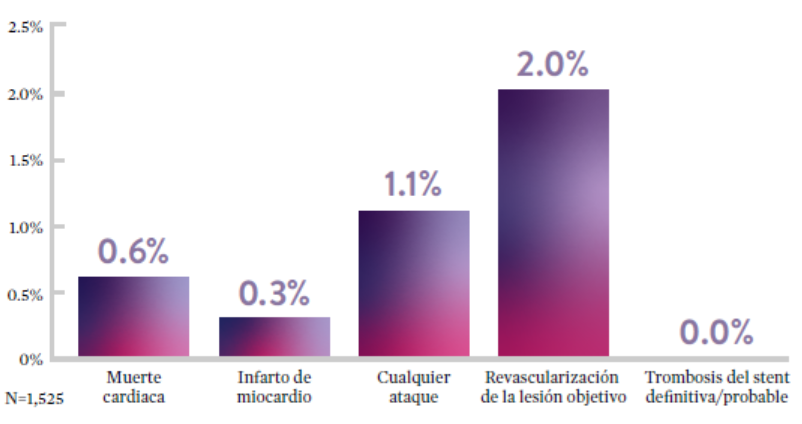

Conozca más acerca de STOPDAPT 2

“Vale la pena destacar que no se produjo ninguna trombosis de stent definitiva o probable en los pacientes tratados con XIENCE™ incluidos en STOPDAPT.”
— Masahiro Natsuaki, MD, Ensayo STOPDAPT9

STOPDAPT-3 Trial Design and Randomization11

- ICP con uso exclusivo y planificado de un stent liberador de everolimus (EES, por sus siglas en inglés ) de CoCr (XIENCE™)
- Presencia de paro cardíaco súbito (SCA, por sus siglas en inglés) o ARC-HBR
- Elegible para DAPT (aspirina/inhibidor P2Y12) durante 1 mes.
Diseño del estudio y aleatorización
Grupo 1:
0 a 1 mes: Aspirina + P2Y12 (Prasugrel)
Después de 1 mes: Monoterapia con clopidogrel
Grupo 2:
0 a 1 mes: P2Y12 (Prasugrel)
Después de 1 mes: Monoterapia con clopidogrel
El Ensayo STOPDAPT-311 se diseñó para estudiar la DAPT de 0 meses* (SAPT˄ utilizando solamente un inhibidor P2Y12) para pacientes con paro cardiaco súbito (SCA) y alto riesgo de sangrado (HBR).
Aunque los resultados son comparables tanto para hemorragias como para eventos isquémicos en los brazos de DAPT y TAPS, el estudio no cumplió con su criterio de valoración y concluyó en usar DAPT durante 1 mes después de la ICP.
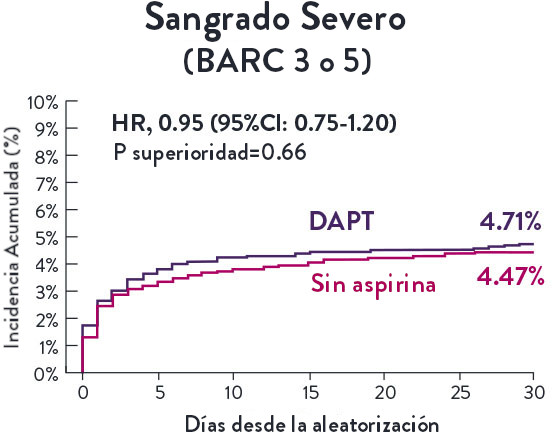


El stent XIENCE™ sigue siendo el ÚNICO DES con la indicación de DAPT más corta, que puede ser tan corta como 28 días.12


References
*As compared to Angio-Seal‡, ExoSeal‡, FemoSeal‡, MANTA‡, Mynx‡, PerQseal‡, VASCADE‡. Data on file at Abbott.
- Perclose™ ProStyle™ SMCR System – Instructions for Use (IFU)
- For arterial sheath sizes greater than 8F, at least two devices and the pre-close technique are required.
- For venous sheath sizes greater than 8F, at least one device and the pre-close technique are required.
- Max. OD 26F/0.340 inches/8.62 mm; Max. OD 29F/0.378 inches/9.59 mm. Tests performed by and data on file at Abbott.
- Tests performed by and data on file at Abbott.
- Primary intention healing occurs where vessel wall edges are brought together, adjacent to each other. This can be achieved with suture, stitches, staples and clips. Advances in Skin & Wound Care: Healing by Intention. Salcido, Richard. 2017.
- Time to hemostasis, ambulation and discharge applies to the arterial access.
- Bhatt, Deepak L. et al. Successful “Pre-Closure” of 7Fr and 8Fr Femoral Arteriotomies With a 6Fr Suture-Based Device (The Multicenter Interventional Closer Registry). American Journal of Cardiology Vol 89. March 2002.
- Mercandetti, Michael. Wound Healing and Repair. Medscape. WebMD, 02 April 2019. Web. January 15, 2020.
- Perclose ProGlide™ Versus Surgical Closure Outcomes – Real World Evidence. Schneider, Darren B; Krajcer, Zvonimir; et al. LINC 2018.
- The Use of the Perclose ProGlide™ Suture Mediated Closure (SMC) Device for Venous Access-Site Closure up to 24F Sheaths. Kar, Saibal; Hermiller, James; et al. CRT 2018.

MAT-XXXXXXX



