


Ya sea que utilice ablación por radiofrecuencia (RF), crioablación o campos pulsados, los sistemas integrales Perclose™ le permiten incorporar con confianza innovaciones que requieren vainas de mayor calibre.1, §
Descubra cómo finalizar su procedimiento con total confianza.

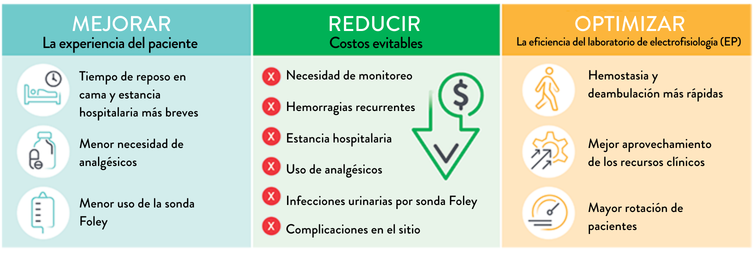
El dispositivo de cierre Perclose™ ProStyle™ logra una hemostasia rápida de los sitios de acceso femoral al aproximar los bordes de la pared vascular mediante una sutura quirúrgica. La reparación mediante sutura favorece la cicatrización por primera intención, con menor formación de cicatriz18, y reduce el tiempo hasta alcanzar la hemostasia, la deambulación y el alta del paciente.4,19
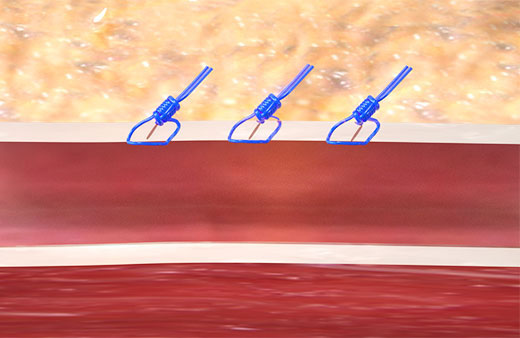
A diferencia de los dispositivos de cierre vascular con colágeno,† Perclose™ ProStyle™ no tiene restricciones para un nuevo acceso.1

Antes y después de elegir el dispositivo Perclose™ ProStyle™
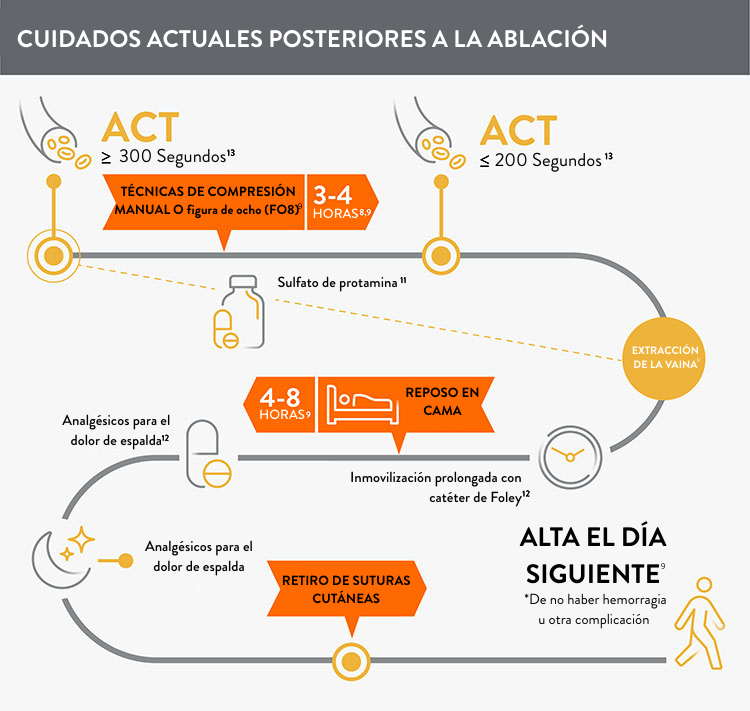
Antes de incorporar el sistema Perclose™ ProStyle™ SMCR, los electrofisiólogos (EP) que realizan una ablación de fibrilación auricular u otros procedimientos pueden encontrarse con que los pacientes requieren:
- Múltiples introductores venosos y punciones de acceso⁸
- Anticoagulación ininterrumpida: tiempo de coagulación activado (ACT) ≥ 300 segundos⁹˒¹⁰
- Compresión manual en el acceso inguinal durante hasta 30 minutos⁹
- Sulfato de protamina para revertir los efectos de la heparina¹¹
- Sutura en figura de ocho (FO8) para mantener la hemostasia⁹
- Inmovilización o reposo en cama prolongado de 4 a 12 horas para prevenir sangrado y complicaciones⁹
- Colocación de sonda Foley¹²
- Alta hospitalaria entre 24 y 72 horas después del procedimiento
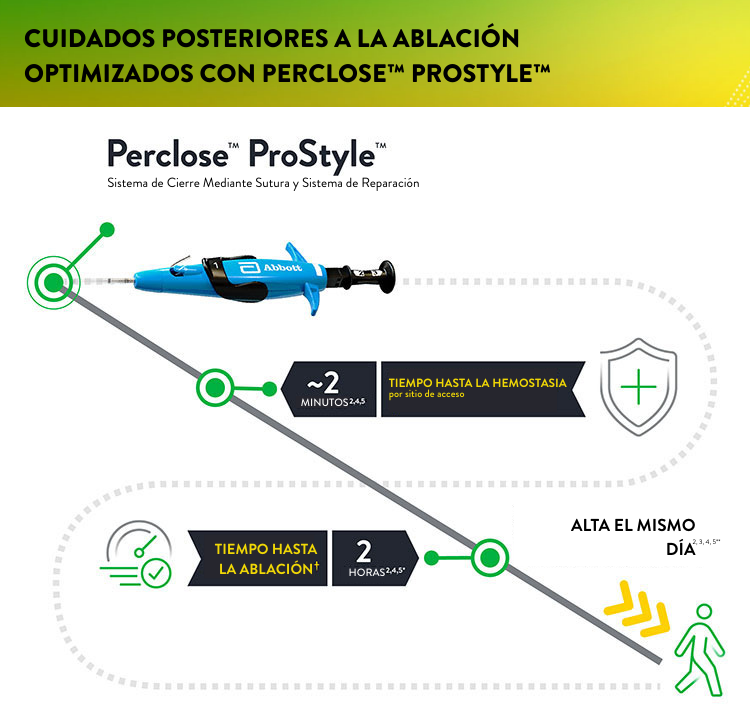
El dispositivo de cierre Perclose™ ProStyle™ acorta un proceso de recuperación que de otro modo sería prolongado, lo que se traduce en una experiencia más favorable para el paciente:
- Tiempo hasta la hemostasia (TTH) promedio de ~2 minutos por acceso²˒⁴˒⁵
-
El paciente puede incorporarse de inmediato; sin necesidad de permanecer en decúbito¹
-
Deambulación a las 2 horas¹
-
Posibilidad de alta el mismo día²,³,⁴,⁵**

El sistema de cierre y reparación vascular Perclose™ ProStyle™ con sutura ayuda a:

Preguntas frecuentes
Sí. Perclose™ ProStyle™ puede emplearse junto con diversas técnicas de ablación para fibrilación auricular, entre las que se encuentra la ablación por campo pulsado (PFA), con introductores venosos de hasta 24F de diámetro interno (29F de diámetro externo).1†
Al momento de esta publicación, sólo los dispositivos Perclose™ permiten el cierre tras todos los sistemas de PFA, incluido Farapulse‡ (13F de diámetro interno [ID] y 16.8F de diámetro externo [OD]). §,1,†
El uso de un VCD ofrece varias ventajas durante procedimientos de electrofisiología, como la ablación de FA:
- Periodos extendidos de reposo post procedimiento, que generan incomodidad para el paciente.9
- Manejo de múltiples accesos, incluidos introductores venosos de gran calibre.8
- Anticoagulación periprocedimiento a dosis completas, que puede dificultar una hemostasia y rápida y requerir inmovilización prolongada.9,10
Sí. El alta el mismo día ha demostrado ser segura y contribuye a reducir los costos totales de atención, además de mejorar la experiencia del paciente. El uso de dispositivos de cierre vascular facilita su implementación hospitalaria.⁴,¹⁷,²⁰,²¹
Perclose™ ProStyle™ permite lograr y confirmar la hemostasia completa en la mesa de procedimientos mediante reparación del sitio de acceso con sutura. Otras ventajas incluyen:
- Amplia indicación† para venas y arterias femorales comunes
-
Sin requisitos de niveles específicos de ACT, de modo que no es necesaria la reversión de heparina para lograr hemostasia inmediata y duradera¹˒¹³
¿Con qué tamaños de introductores puede utilizarse el sistema?
El dispositivo de cierre Perclose ProStyle está indicado para:
- Introductores venosos de 5–24F¹ (diámetro externo [OD] máximo de 29F / 9,59 mm)
- Introductores arteriales de 5–21F¹ (diámetro externo [OD] máximo de 26F / 8,62 mm)
No. El sistema Perclose™ ProStyle™ SMCR se ofrece en un solo tamaño. Si es necesario, pueden utilizarse múltiples dispositivos para el cierre vascular de gran calibre.
¿Cuánto tiempo tarda un paciente en incorporarse, deambular y recibir el alta tras el uso del dispositivo de cierre Perclose™ ProStyle™?
Gracias a que este dispositivo logra una hemostasia inmediata y duradera, los pacientes pueden incorporarse en la cama de manera inmediata.1 La evidencia clínica de tratamientos de arritmias cardíacas con múltiples accesos muestra que los pacientes pudieron deambular de forma segura dentro de las 2 horas2,4,5,* y fueron candidatos a alta el mismo día tras el cierre exitoso con dispositivos Perclose™.2,3,4,5**
¿Cómo logra hemostasia inmediata y duradera?
Aproxima los bordes vasculares mediante sutura quirúrgica, favoreciendo la cicatrización por primera intención. Esto minimiza la cicatriz y permite un reingreso vascular inmediato si es necesario. Consulte las imágenes de cicatrización por primera intención con el dispositivo.18
¿Qué capacitación está disponible para empezar a usar el sistema de reparación y cierre mediante sutura (SMCR) Perclose™ ProStyle™?
Comuníquese con su representante local de Abbott para recibir capacitación.
¿Qué es la Técnica de "Pre-Cierre"?
La técnica de "Pre-Cierre" consiste en colocar la sutura Perclose™ ProStyle™ alrededor del sitio de acceso antes del procedimiento principal y es necesaria antes de usar tamaños de catéter > 8F.1
Consulte las instrucciones de uso para más información.
Acceda al sitio oficial de Perclose™ ProStyle™ para conocer características, técnica de despliegue, evidencia clínica, videos y opciones de pedido.

Resultados del Estudio XIENCE 28 y XIENCE 906
Stent XIENCE™ con DAPT a corto plazo: Eventos isquémicos
Entre los pacientes con alto riesgo de sangrado (HBR), el stent XIENCE™ con DAPT de 1 o 3 meses redujo el sangrado grave sin aumento en los eventos isquémicos, incluido el infarto de miocardio (IM) y todas las muertes.6
XIENCE 28: DAPT de 1 mes en pacientes con alto riesgo de sangrado (HBR)
XIENCE 28: Todas las muertes o IM
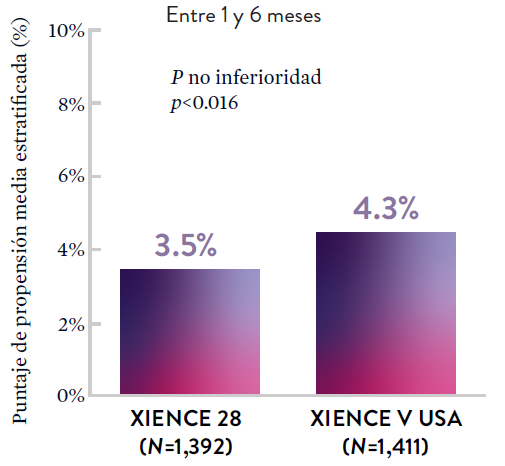
XIENCE 90: DAPT de 1 mes en Pacientes con alto riesgo de sangrado (HBR)
XIENCE 90: Todas las muertes o IM
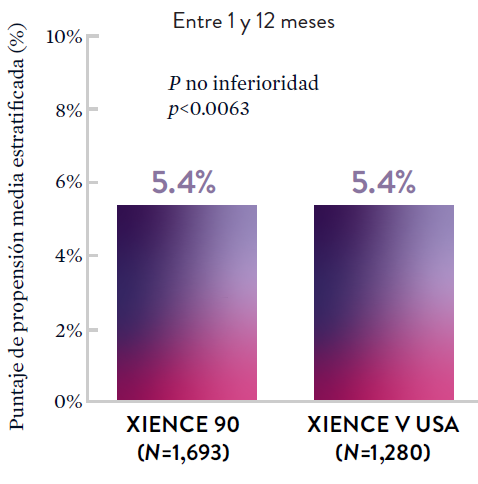
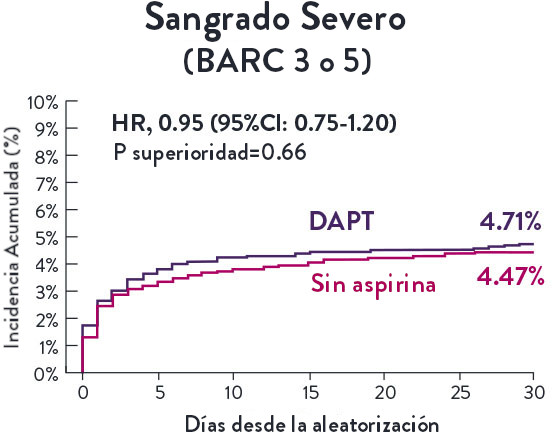
Stent XIENCE™ con DAPT a corto plazo: Reducción del sangrado severo
En la misma población de pacientes con alto riesgo de sangrado (HBR), el stent XIENCE™ con DAPT de 1 o 3 meses redujo el sangrado severo sin aumento en los eventos isquémicos.6,*
XIENCE 28: Sangrado BARC 3-5
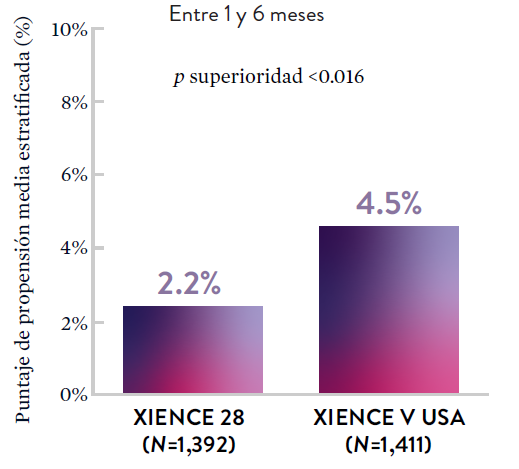
XIENCE 90: Sangrado BARC 3-5
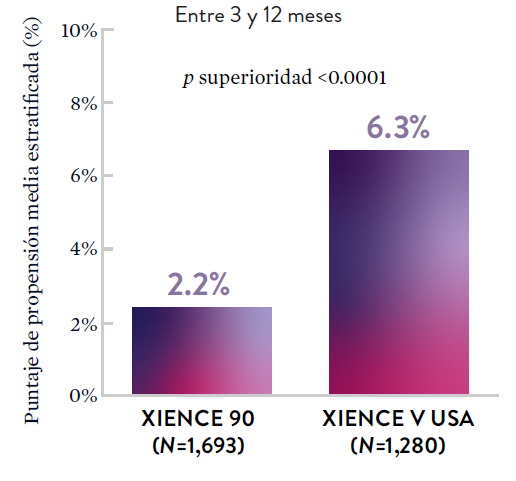
*El análisis estratificado por puntaje de propensión para el sangrado BARC 3-5 no fue preespecificado. BARC 2-5 fue un criterio de evaluación secundario reforzado para su significación estadística. En ambos estudios, para BARC 2-5, el stent XIENCE™ mostró una tasa de sangrado numéricamente menor para DAPT de 1 o 3 meses frente a una DAPT de 6 meses o DAPT de 12 meses, respectivamente.
Stent XIENCE™ con DAPT a corto plazo: Baja tasa continua de trombosis del stent
El stent XIENCE™ es reconocido por sus tasas bajas de trombosis del stent (ST), y es significativamente más tromborresistente que otros DES.7 Esto es evidente, incluso con datos de DAPT a corto plazo. El stent XIENCE™ con DAPT de 1 mes no mostró aumento en la ST frente a una DAPT de 6 meses, con una tasa de ST de 0.3%. De manera similar, el DAPT de 3 meses mostró una tasa de ST de 0.2%.6
XIENCE 28: Trombosis del stent (ST)
Entre 1 y 6 meses
ARC: ST Definitiva/Probable
El stent XIENCE™ con DAPT corto muestra tasas consistentemente bajas de trombosis del stent: DAPT de 1 y 6 meses son ambos de 0,3% ST, y DAPT de 3 y 12 meses son ambos de 0,2% ST.XIENCE 90: Trombosis del stent (ST)
Entre 3 y 12 meses
ARC: ST Definitiva/Probable
El stent XIENCE™ con DAPT corto muestra tasas consistentemente bajas de trombosis del stent: DAPT de 1 y 6 meses son ambos de 0,3% ST, y DAPT de 3 y 12 meses son ambos de 0,2% ST.El stent XIENCE™ es tromborresistente: Adecuado para la DAPT a corto plazo
El stent XIENCE™ también es reconocido por ser significativamente más tromborresistente que otros DES disponibles en el mercado. Como muestran los hallazgos del estudio, el stent XIENCE™ muestra significativamente menor adhesión plaquetaria (p<0.01) en comparación con otros DES — como se muestra en rojo en las imágenes de microscopía confocal. La adhesión plaquetaria es un factor importante en la trombosis del stent.*8 Estos hallazgos sugieren que esta elección de stent "puede ser idealmente adecuada para DAPT a muy corto plazo".8
*Modelo de desviación ex-vivo en cerdos.


Estudios STOPDAPT: DAPT de 1 mes y 3 meses en una población general9,10
STOPDAPT9 y STOPDAPT 210 fueron ensayos prospectivos del stent XIENCE™ que estudiaron la interrupción de la DAPT a los 3 meses y 1 mes, respectivamente.
Ensayo STOPDAPT 2: DAPT de 1 mes superior a la DAPT de 12 meses10
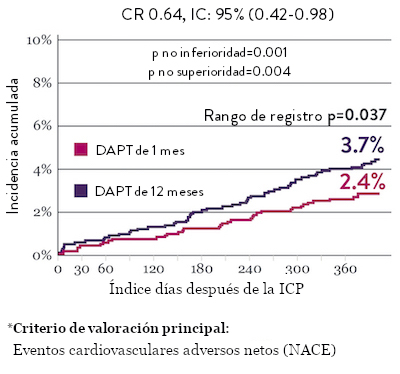
El ensayo STOPDAPT 2 reveló que la DAPT de 1 mes demostró seguridad superior a la DAPT de 12 meses, para el criterio de valoración principal de eventos cardiovasculares adversos netos (NACE, por sus siglas en inglés). El NACE incluyó muerte cardiovascular, infarto de miocardio (IM), trombosis del stent (ST) definitiva, accidente cerebrovascular o hemorragia mayor/menor de trombosis en infarto al miocardio (TIMI, por sus siglas en inglés). Los 3,009 pacientes de este ensayo controlado y aleatorizado fueron tratados con el stent XIENCE™.10
NACE* significativamente menor con DAPT de 1 mes
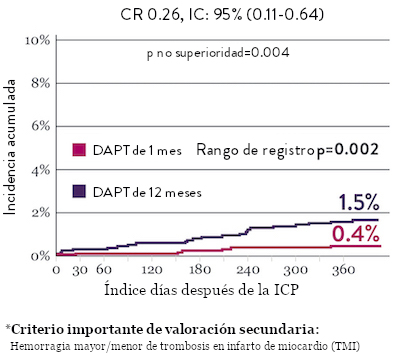
Sangrado significativamente menor* con DAPT de 1 Mes
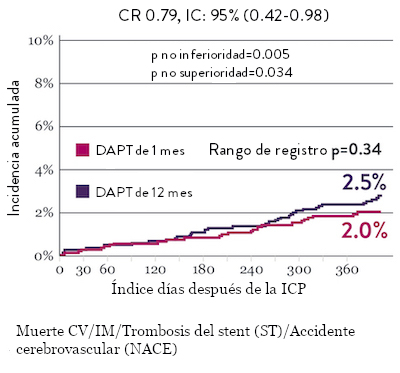
Tasas de eventos isquémicos comparables* con DAPT de 1 mes

“Interrumpir la DAPT a los 3 meses en pacientes seleccionados después de la implantación [del stent XIENCE™] fue tan seguro como el régimen prolongado de DAPT adoptado en el grupo de control histórico.”
— Masahiro Natsuaki, MD, Ensayo STOPDAPT9

Diseño y aleatorización del Ensayo STOPDAPT 210

DAPT corto de 1 mes
- 0 a 1-mes: Aspirina + P2Y12
- Después de 1 mes: Monoterapia con clopidogrel

DAPT de 12 meses
- 0 a 1 mes: Aspirina + P2Y12
- 1 a 12 meses: Aspirina + Clopidogrel
- 12 a 60 meses: Monoterapia con aspirina

- Intervención coronaria percutánea (ICP) exitosa utilizando un stent liberador de everolimus de cobalto-cromo: XIENCE™
- Candidato para DAPT (aspirina/inhibidor del receptor P2Y12) durante 1 año

- Pacientes que necesitan anticoagulantes orales
- Historial de hemorragia intracraneal
- Complicaciones importantes en el hospital (IM/accidente cerebrovascular/hemorragia mayor)
Ensayo STOPDAPT: La combinación del stent XIENCE™ con DAPT de 3 meses es factible9
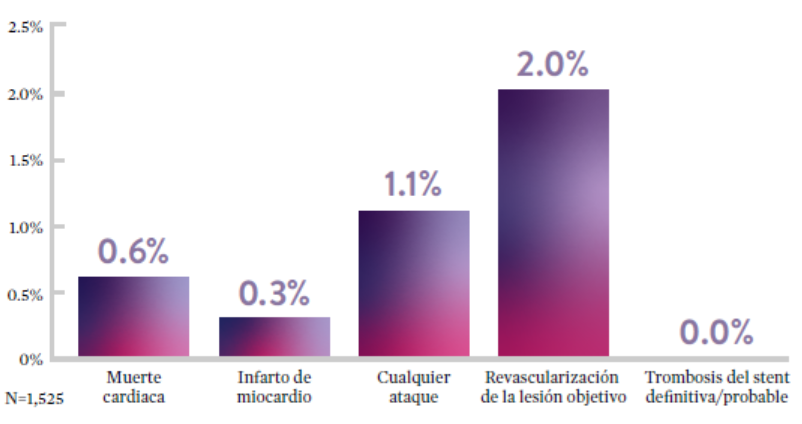
STOPDAPT9 fue el primer ensayo prospectivo que estudió la interrupción de la DAPT a los 3 meses después de la implantación. Entre otros resultados a 1 año, la tasa de trombosis de stent con XIENCE™ fue de 0.0%.
El ensayo STOPDAPT demuestra la factibilidad de usar el stent XIENCE™ con DAPT de 3 meses9

Conozca más acerca de STOPDAPT 2

“Vale la pena destacar que no se produjo ninguna trombosis de stent definitiva o probable en los pacientes tratados con XIENCE™ incluidos en STOPDAPT.”
— Masahiro Natsuaki, MD, Ensayo STOPDAPT9

STOPDAPT-3 Trial Design and Randomization11

- ICP con uso exclusivo y planificado de un stent liberador de everolimus (EES, por sus siglas en inglés ) de CoCr (XIENCE™)
- Presencia de paro cardíaco súbito (SCA, por sus siglas en inglés) o ARC-HBR
- Elegible para DAPT (aspirina/inhibidor P2Y12) durante 1 mes.
Diseño del estudio y aleatorización
Grupo 1:
0 a 1 mes: Aspirina + P2Y12 (Prasugrel)
Después de 1 mes: Monoterapia con clopidogrel
Grupo 2:
0 a 1 mes: P2Y12 (Prasugrel)
Después de 1 mes: Monoterapia con clopidogrel
El Ensayo STOPDAPT-311 se diseñó para estudiar la DAPT de 0 meses* (SAPT˄ utilizando solamente un inhibidor P2Y12) para pacientes con paro cardiaco súbito (SCA) y alto riesgo de sangrado (HBR).
Aunque los resultados son comparables tanto para hemorragias como para eventos isquémicos en los brazos de DAPT y TAPS, el estudio no cumplió con su criterio de valoración y concluyó en usar DAPT durante 1 mes después de la ICP.


El stent XIENCE™ sigue siendo el ÚNICO DES con la indicación de DAPT más corta, que puede ser tan corta como 28 días.12


† En comparación con Angio-Seal‡, ExoSeal‡, Celt ACD‡, MANTA‡, Mynx‡ y Vascade‡. Datos disponibles en los archivos de Abbott.
* Según lo observado en los ensayos VACCAR (≥ 1,4 horas) y PRO-PVI (≥ 1:26 horas hasta la deambulación) tras el cierre exitoso con dispositivo(s) Perclose™ en pacientes que se sometieron a tratamientos de arritmias cardíacas con múltiples accesos venosos femorales comunes.
** Según lo observado en los ensayos PROFA (80 % de los pacientes dados de alta dentro de 3:34 h) y PRO-PVI (≥ 3:38 horas post procedimiento hasta el alta) tras el cierre exitoso con dispositivo(s) Perclose™ en pacientes que se sometieron a tratamientos de arritmias cardíacas con múltiples accesos venosos femorales comunes.
1. Instrucciones de uso del sistema Perclose™ ProStyle™ de cierre y reparación mediante sutura (SMCR). Consulte las IFU para más información.
2. Mohammed et al (2022) Comparative outcomes of vascular access closure methods following atrial fibrillation. Vascular Closure for Cardiac Ablation Registry. (VACCAR) J Interv Card Electrophysiol 64, 301 -310
3. Castro-Urda et al (2023) Efficacy and safety of Proglide use and early discharge after atrial fibrillation (PROFA trial) Pacing and Clinical Electrophysiology, 46(7), 598-606.
4. Fabbricatore D et al. (2023) Ambulatory PV isolation workflow using suture-mediated vascular closure devices: a prospective observational cohort study. (PRO-PVI Study). Europace. 25(4):1361-1368
5. Kiani S et al. (2022) Percutaneous Vascular Closure Compared with Manual Compression in AF Ablation. JACC JACC. Clinical electrophysiology, 8(6), 803 -805. (ESM trial)
6. Sekhar A, et al. Femoral arterial closure using ProGlide™ is more efficacious and cost-effective when ambulating early following cardiac catheterization. Int J Cardiol Heart Vasc. 2016;13:6-13. doi: 10.1016/j.ijcha.2016.09.002.
7. Más de 20 millones de cierres según el informe financiero de julio 2024. Datos disponibles en Abbott.
8. Gupta S. I Just Need Some Closure: Getting Past Using Manual Compression After Ablation. HRS 2018.
9. Lakshmanadoss U, et al. Figure-of-eight suture for venous hemostasia in fully anticoagulated patients after atrial fibrillation catheter ablation. Indian Pacing Electrophysiol J. 2017;17:134-139. doi: 10.1016/j.ipej.2017.02.003
10. Okada M, et al. Efficacy and safety of figure-of-eight suture for hemostasia after RFCA for AF. Circ J. 2018;82:956-964. doi: 10.1253/circj.CJ-17-1213.
11. Ghannam M, et al. Protamine to expedite vascular hemostasia after catheter ablation of atrial fibrillation: A randomized controlled trial. Heart Rhythm. 2018;15(11):1642-1647. doi: 10.1016/j.hrthm.2018.06.045.
12. Mohanty S, et al. Venous access-site closure with vascular closure device vs. manual compression in patients undergoing catheter ablation or left atrial appendage occlusion under uninterrupted anticoagulation. EP Europace. 2019;21:1048-1054. doi.org/10.1093/europace/euz004.
13. Calkins H, et al. 2017 HRS/EHRA/ECAS/APHRS/SOLAECE expert consensus statement on catheter and surgical ablation of atrial fibrillation. Heart Rhythm. 2017;14(10):e275-e444. http://dx.doi.org/10.1016/j.hrthm.2017.05.012.
14. Kar, S., et al, The Use of Perclose ProGlide Suture-Mediated Closure (SMC) Device for Venous Access-Site Closure Up to 24F Sheaths. CRT 2018.
15. Mahadaven VS, et al. Pre-closure of femoral venous access sites used for large-sized sheath insertion with the Perclose device in adults undergoing cardiac intervention. Heart. 2008;94:571-572. doi.org/10.1136/hrt.2006.095935.
16. Sairaku A, et al. Rapid hemostasia at the femoral venous access site using a novel hemostatic pad containing kaolin after atrial fibrillation ablation. J Interv Card Electrophysiol. 2011;31:157-164.
17. Verma S. Adopting a strategy of early ambulation and same-day discharge for atrial fibrillation ablation cases. EP Lab Digest. 2019;19(5).
18. Mercandetti M. Wound Healing and Repair. Medscape. Accessed March 1, 2024. https://emedicine.medscape.com/article/1298129-overview
19. Bhatt DL, et al. Successful “pre-closure" of 7Fr and 8Fr femoral arteriotomies with a 6Fr suture-based device (the Multicenter Interventional Closer Registry). Am J Cardiol. 2002;89:777-779.
20. Bartoletti S, Mann M, Gupta A, et al. Same‐day discharge in selected patients undergoing atrial fibrillation ablation. Pacing Clin Electrophysiol. 2019;42:1448-1455.
21. Deyell M, Macle L, Khairy P, et al. The efficacy of a same-day discharge protocol after atrial fibrillation ablation. Canadian J Cardiol. 2018;34:(10 suppl):S84. doi:https://doi.org/10.1016/j.cjca.2018.07.281.
22. Datos disponibles en Abbott
23. Verma, S., et al, Feasibility and Safety of Same Day Discharge for Patients Undergoing Atrial Fibrillation (AF) Ablation in a Community Hospital Setting. HRS 2020 Science Online, May 2020.
24. Sun, J. Y., et al. (2023). Feasibility and clinical benefits of the double-ProGlide technique for hemostasia after cryoballoon atrial fibrillation ablation with uninterrupted oral anticoagulants. Journal of geriatric cardiology : JGC, 20(4), 268–275.
25. Ahmed, A, Bawa, D, Kabra, R. et al. EFFICACY OF VENOUS CLOSURE METHODS AFTER ELECTROPHYSIOLOGICAL PROCEDURES. J Am Coll Cardiol. 2023 Mar, 81 (8_Supplement) 147.
26. Richard Tilz, R et al (2024) Venous Vascular Closure System Versus Manual Compression Following Single Shot Device AF Ablation -The STYLE-AF Study

MAT-XXXXXXX




